卵巢混合性生殖细胞-性索间质肿瘤
概述:卵巢混合性生殖细胞-性索间质肿瘤是一种非常少见的、与一般通常的性腺母细胞瘤不同的良性肿瘤。首次由Masson(1921)描述并于1923年命名为卵黄管上皮瘤(epithelima pflugeriens)。Hughesdon和Kumarasamg(1970)提出混合性生殖细胞肿瘤(mixed germ cell tumor)。Mostofi Sobin(1977)、Sermant等(1970)提出非典型的性母细胞瘤(atypical gonadoblastoma)。1972年Telerman首次将本瘤更名为混合性生殖细胞-性索间质肿瘤,以此与性腺母细胞瘤区别。此命名沿用至今。
 流行病学
流行病学
流行病学:卵巢混合性生殖细胞-性索间质肿瘤罕见,可能由于对本病缺乏认识或与其他
卵巢肿瘤分类在一起,真正的发病率尚不清楚。发病年龄自新生儿至67岁妇女皆可发生,以婴儿及儿童最常见,文献中有年龄记载的16例中,9岁以下占8例,10~37岁占6例,60~67岁占2例。男性患本瘤者有3例,年龄为37,60,67岁。
 病因
病因
病因:卵巢混合性生殖细胞-性索间质肿瘤认为是卵黄管来源的良性肿瘤。有学者提出:
1.发生于原始生殖细胞与腔体上皮细胞 卵巢混合性生殖细胞-性索间质肿瘤由生殖细胞及性索间质细胞组成,从卵黄囊衍化而来,原始生殖细胞具有多向分化的潜能,向胚体内分化则形成畸胎瘤成分,向胚体外分化则形成内胚窦瘤及绒癌成分。另一类支持细胞及粒层细胞则属于性索间质成分,来源于腔体成分,但又有学者提出来源于中肾管。
2.单独生殖细胞发生 卵巢混合性生殖细胞-性索间质肿瘤可单独来源于生殖细胞,向胚体内和胚体外分化,也可分化及移行为性索间质成分的前身。
 发病机制
发病机制
发病机制:
1.大体形态 多数肿瘤有完整包膜,表面光滑,呈圆、卵圆、分叶状或不规则的结节等,肿瘤直径为2.5~30cm(平均12cm),重量100~1050g(平均540g),肿瘤均为单侧。
切面呈灰白或淡黄色,实性鱼肉状,质脆伴有大小不等的囊腔,内含透明或乳白色液体,囊壁光滑,偶见坏死灶,一般缺乏钙化。
2.显微镜检查 卵巢混合性生殖细胞-性索间质肿瘤由生殖细胞和性索间质细胞混合组成。Talerman(1987)将其排列方式归纳为以下3种类型:
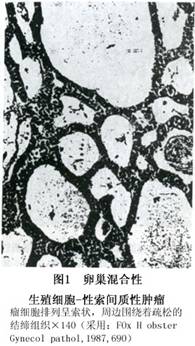
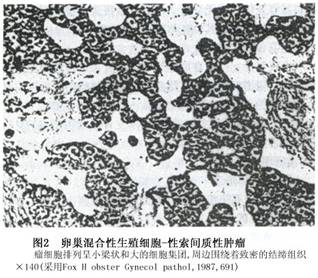
(1)瘤细胞呈长而狭的索状分支或小梁状,部分伸展成宽柱状,由大而圆的生殖细胞聚集成簇状,周边围以程度不等的致密及水肿结缔组织,上述结构内充满性索间质细胞与单个或成堆生殖细胞,部分区域呈现小的、圆的嗜酸性透明Call-Exner样小体结构,颇似性腺母细胞瘤的组织形态,但缺乏钙化球及退化(图1,2)。
2.瘤细胞呈管型但无腔隙,周边围绕纤细的结缔组织网,部分区域管型不清楚,肿瘤细胞由一小簇或大而圆或卵圆形的细胞构成实心瘤巢,周边围绕结缔组织(图3)。
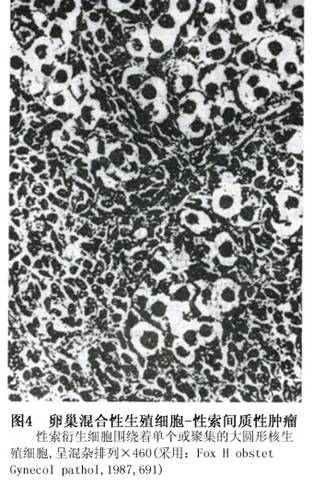
3.单个或聚集的生殖细胞分散于丰富的性索间质细胞成分内。虽然这两种细胞成分的比例变化不同,但仍以性索间质细胞占优势(图4)。
上述3种类型常混合存在,但往往以其中一种类型占优势。瘤细胞部分区域以生殖细胞占优势,部分区域以性索间质细胞占优势。
瘤内生殖细胞类似无性细胞瘤,偶见双极或多极丝分裂。性索间质成分多倾向于衍化为支持细胞或粒层细胞的前身,衬覆管腔壁或围绕单个或成群生殖细胞形成宽柱或团块。本瘤往往缺乏间质透明变性、钙化及退变,但间质内可见到睾丸型间质细胞或黄素化间质细胞。瘤旁可见残存的卵巢组织,青春期患者肿瘤内则含有始基卵泡及生长滤泡,若排卵后则见残存的黄体、白体等。
 临床表现
临床表现
临床表现:主要症状为阴道不规则出血、
腹痛及下腹部肿物。内分泌紊乱者共4例,均为10岁以下幼女,出现假性女性青春期性早熟表现,如乳腺发育、阴毛生长及阴道流血等。男性患者仅为睾丸增大,未发现性腺发育、外生殖器及身体结构等异常情况。
 并发症
并发症
并发症:本瘤有4例合并无性细胞瘤,属于恶性混合性生殖细胞瘤,均发生在青春期以后,其年龄分别为16,22,25及31岁,其中1例16岁患者合并卵黄囊瘤(内胚窦瘤),3例侵犯胞膜临近组织,1例侵犯阔韧带、腹膜后及主动脉旁淋巴结。
 实验室检查
实验室检查
实验室检查:
1.内分泌检查 出现假性女性青春期性早熟症状者,可检测到尿
雌激素升高、阴道细胞涂片有
雌激素影响。肿瘤切除后尿中
雌激素可转为正常,症状可消失。一例10岁女孩(Talerman,1972)术后随访发现,身体发育正常并且15岁时开始正常月经。
2.遗传学检查 多数病人均作染色体核型测定,其社会性别均为女性。性染色体组型分析呈46,XX核型,2例成年妇女足月分娩正常胎儿,所有患者的性腺均为正常卵巢,内、外生殖器官及体态皆无异常。但有文献报道,在一例5个月大的女新生儿发现其染色体呈22-单体改变。
 其他辅助检查
其他辅助检查
其他辅助检查:电镜检查,在电镜下观察本瘤有两种细胞:
1.主要的梭形细胞(性索衍生的细胞)聚集成片,或疏松地分散在细胞外胶原纤维束之间或在胶原纤维束的外围,基板为多层包围在单细胞或群细胞外面,但无性腺母细胞的同心纹特征。梭形细胞常由桥粒连接,核不规则,在核内周围有致密的核质及小的核仁,胞质有单糖或多糖,少数有线粒体和短段粗面内质网。中等的细胞骨架系统较为明显,细胞骨架由6~8nm微丝构成,微丝常在细胞周围密集,因此与细胞膜增厚有关。
2.生殖细胞在梭形细胞之间,与梭形细胞没有连接复合体连接,它们偶由粘着小带(又称桥粒带)连接及较少的胞质桥连接,胞质桥由局部细胞膜与毗邻的细胞之间胞质连续,胞质桥明显增厚。生殖细胞有规则的椭圆形细胞核,核浆纤细、均匀分布,核仁明显及疏松排列的核仁丝,胞质丰富(图5),有少量细胞器,包括单糖体、多糖体及线粒体,未发现糖原,部分肿瘤的生殖细胞。
 诊断
诊断
诊断:根据临床表现、体征及以上各项实验检查可以作出诊断。
 鉴别诊断
鉴别诊断
鉴别诊断:
1.性腺母细胞瘤 虽然本瘤与性腺母细胞瘤均由相同的两种成分组成,但不同点为本瘤的排列方式不同于性腺母细胞瘤,缺乏同心圆样排列的钙化球及瘤巢基底膜处嗜酸性纤维素沉着。本瘤比性腺母细胞瘤大。临床上无性腺发育不良,生殖器官发育也正常。染色质呈阳性,女性患者染色体核型呈46,XX。
2.无性细胞瘤 若本瘤以生殖细胞占优势时,可类似无性细胞瘤,但本瘤具有性索间质成分,故能区别。
3.性索间质肿瘤 若本瘤以性索间质成分占优势,向粒层细胞衍化时颇似粒层细胞瘤,向支持细胞瘤衍化时颇似支持细胞,惟其缺乏生殖细胞成分,故可与本瘤鉴别。
4.两性母细胞瘤 两性母细胞瘤内具有作为粒层细胞代表的Call-Exner小体,又有支持细胞组成小管作为支持细胞的代表,惟两性母细胞瘤缺乏生殖细胞成分,故可与本瘤鉴别。
 治疗
治疗
治疗:对青春期前患者,虽肿瘤体积较大,但肿瘤尚活动,与邻近器官无粘连者,经术前测定患者为46,XX核型,及术中冷冻切片证实肿瘤不含其他恶性生殖细胞成分,仔细检查腹腔及对侧卵巢楔形活检确定正常者,可行患侧肿瘤摘除术或患侧附件切除术。反之,则根据病人的年龄、合并其他恶性生殖细胞成分进行治疗。施行全子宫和双附件切除术,并酌情施行肿瘤细胞减灭术及盆腔淋巴清扫术,术后辅助化疗和(或)放疗。
 预后
预后
预后:卵巢混合性生殖细胞-性索间质肿瘤预后良好,但需长期随访。共随访12例病例,随访时间1~8.5年,存活9例,死亡3例(分别在术后5个月、5.5个月及1年),其中2例系术后再次手术而死亡。3例死亡病例中,1例合并无性细胞瘤、1例合并卵黄囊瘤及1例未合并其他生殖细胞肿瘤成分,故本瘤应视为恶性潜能的肿瘤。Talerman(1987)报道全部青春期前患者不合并无性细胞瘤或其他生殖细胞成分(包括1例对侧卵巢为环小管性索瘤),分别在上述随访期1~7年内皆不带瘤存活良好。发生于睾丸的本瘤均为单侧,不合并其他恶性生殖细胞成分,术后不带瘤存活良好。
但另一些病例证实,卵巢混合性生殖细胞-性索间质肿瘤患者合并其他恶性生殖细胞成分者,有4例均发生在青春期后,且合并无性细胞瘤,她们的年龄分别为16,22,25及31岁,其中1例16岁的病人同时合并内胚窦瘤(Hughesdon and Kumaraeamg,1970),切除肿瘤以后5个月复发,几个月后死于转移性疾病。其他3例合并无性细胞瘤者,有1例有对侧卵巢、腹腔及主动脉旁淋巴结转移,这3例病人在外科手术及放射治疗后随访,分别不带瘤存活1,2,6年。
 预防
预防
预防:卵巢混合性生殖细胞-性索间质肿瘤由于具有可视为恶性潜能的肿瘤。其治疗后的随访、预防恶变则尤其重要。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制

 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查

 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防